Financování sociálních služeb, o sociálně-zdravotním pomezí to platí dvojnásob, je kamenem úrazu už hezkých pár let. Ani v uplynulém období se situace z hlediska systémového řešení příliš nezměnila. Na druhou stranu je pravda, že se ministerstvo zdravotnictví snažilo odbornost 913, tedy sestry v zařízeních sociálních služeb, podpořit v úhradové vyhlášce, takže procentuální nárůst byl vyšší než u jakékoliv jiné odbornosti. Bohužel se ale podobnými opatřeními problémy nezalepí. Úředníci z MPSV už proto mají pro další vládu připraveny návrhy možných řešení, které by oblast řešily komplexně. Problematikou se odborníci zabývali na konferenci Zdravotnictví 2018, která se konala v závěru minulého týdne v Praze.
Dobrá zpráva pro poskytovatele sociálních služeb a sestřičky, které v nich pracují: ministerstvo zdravotnictví jim v příštím roce plánuje poslat peníze navíc. „Pro segment sociálních služeb se jedná o nárůst z roku na rok ve výši 160 milionů korun,“ konstatuje ředitelka odboru dohledu nad zdravotním pojištěním na ministerstvu zdravotnictví Helena Rögnerová. Ta také zdůrazňuje, že ošetřovatelská péče v zařízeních sociální péče rostla za posledních šest let o 96 procent, tedy na téměř dvojnásobek. „Žádný jiný segment, i ty, které jsou hodně podporované, nerostly takovým tempem,“ dodává.
Co tedy přinese současné znění úhradové vyhlášky pro odbornost 913? Sestřičky čeká navýšení bonifikačního výkonu za práci od 22 do 8 hodin a v době pracovního volna z 16 na 21 bodů. Díky tomu by se měl vytvořit prostor pro navýšení příplatku za směnnost, i když zřejmě ne na celé dva tisíce, jak je tomu ve zdravotnických zařízeních. Na druhou stranu Helena Rögnerová poukazuje, že ministerstvo nemělo jasné podklady ohledně toho, kolik zdravotníků vůbec pracuje v zařízeních sociálních služeb na směny, a odvodilo si tedy čísla z údajů VZP. Právě odměna za práci v noci a během pracovního volna přitom doznala úprav už v předchozím roce. Tehdy bylo ohodnocení nastaveno na osm bodů, načež se skokově zdvojnásobilo.
Pro příští rok také dojde k pravidelné valorizaci režijní sazby, která činí nárůst z 3,02 na 3,04 bodu. I v tomto bodě došlo ke skokovému navýšení už loni, kdy byla režie v sociálních službách zvednuta na úroveň domácí péče, a to z 2,02 na 3,02 bodu.
Mohlo by vás zaujímať
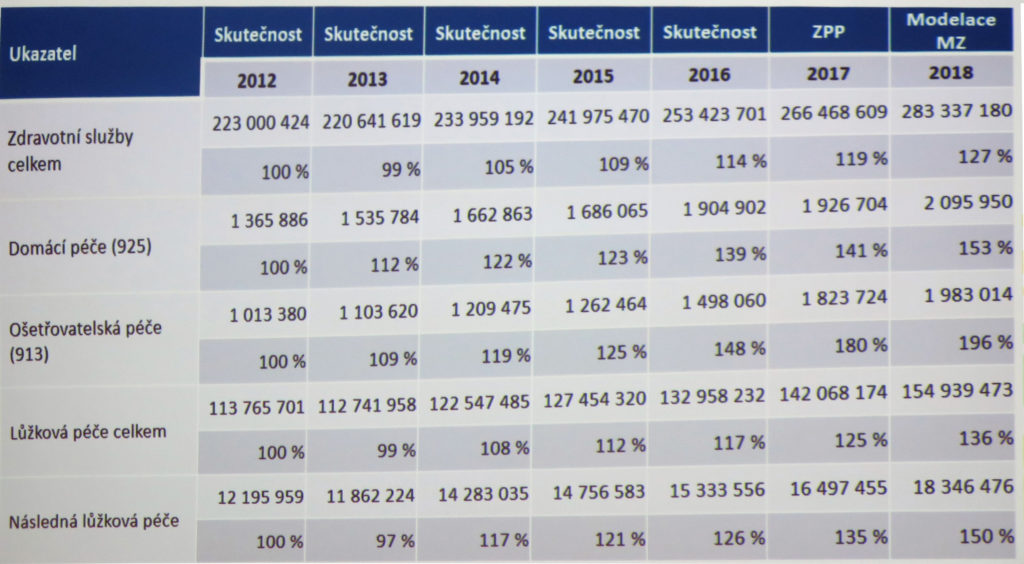
Hodnota bodu bude v nadcházejícím roce zvýšena o tři haléře na 1,05 koruny. Segment přitom rostl i v uplynulých letech – poté, co mezi roky 2011 až 2014 stagnoval na 0,90 koruny, byl v roce 2015 navýšen na 0,99 a o rok později na 1,02 koruny. Pro příští rok pak odbornost řazená pod zvláštní ambulantní péči dokonce přeroste i hodnotu bodu ambulantních specialistů a domácí péče. Nově je přitom zakomponována minimální hodnota bodu ve výši 0,52 koruny pro případy, kdy se kvůli regulacím rozmělňuje. „Mezi našimi segmenty je to výjimka, v žádném jiném jsme něco takového nenastavovali,“ říká Rögnerová. Regulační omezení jsou pak nastavena na maximální úhrady a index navýšení je 1,34 oproti roku 2016.
Ministerstvo také vyšlo vstříc požadavku souvisejícímu s regionálními pojišťovnami, kdy změny v jednotkách pojištěnců mohou vést k velkým výkyvům. Proto se snížil tzv. malý počet pojištěnců z deseti na třicet, kteří jsou pak hrazeni výkonově.
Ačkoliv od poskytovatelů obvykle zaznívá směrem k ministerstvu samá kritika, že jsou peníze nedostatečné, tentokrát si nijak výrazně nestěžují. „Musím říct, že opravdu byly horší vyhlášky. Děkuju,“ řekl na konferenci Heleně Rögnerové místopředseda Asociace českých a moravských nemocnic a ředitel Léčebného a rehabilitačního střediska Chvaly Petr Fiala.
Signální kód péče o klienta v terminálním stadiu neprošel
Do budoucna je ovšem na stole debata, kam a jak zdravotní péči v zařízeních sociálních služeb začleňovat. Rögnerové se přitom nezdá už to, že se na segment nyní pohlíží jako na ambulantní. „Myslím si, že mnohem blíže k realitě je, že jde o péči celodenní, ošetřovatelskou, poskytovanou zdravotnickým personálem. S tím ale musíme počkat na novou politickou reprezentaci,“ dodává Rögnerová.
Plány možných změn budou čekat na novou vládu i na sousedním MPSV, kterému se v končícím období nepovedlo prosadit tzv. změnový zákon (více jsme psali zde). „Je nutná velká systémová změna a velké rozhodnutí na to, abychom došli k cíli, jako je integrovaná sociálně-zdravotní péče tak, jak to bylo schváleno vládou ČR v rámci Národní strategie rozvoje sociálních služeb na období 2016 – 2025,“ říká vedoucí oddělení koncepce sociálních služeb MPSV Jan Vrbický.
I on je přitom rád za finální podobu úhradové vyhlášky a sazebníku, za minus ovšem pokládá neschválení signálního kódu ošetřovatelské péče o pacienta v terminálním stavu v zařízení sociálních služeb. „Trochu mě může mrzet, že se stále neočekává, že lidé v zařízeních sociálních služeb umírají. V rámci odbornosti 913 byl odmítnut signální kód. Možná to někomu může připadat jako marginálie, ale je třeba přistoupit k tomu, že si přiznáme, že v zařízeních sociálních služeb lidé umírají a je třeba nastavit péči tak, aby byl tento stav reflektován. Jsme daleko od toho, kdy klient zařízení umírá, byl převážen do zdravotnického zařízení,“ dodává Vrbický.
Jsou tu ale i další oblasti, na které by bylo dle MPSV třeba zaměřit pozornost. Velké mezery vnímá zejména ve spolupráci lékařů, která je nedostatečná. Podle Vrbického přitom nyní na ministerstvo chodí desítky dopisů s tím, že se některá sociální zařízení obávají, aby se zaváděním elektronizace nenastal problém a péči by v některých regionech neměl kdo indikovat. Věc navíc velmi komplikují regulační mechanismy zdravotních pojišťoven, kvůli kterým nezřídka indikace chybí.
MPSV pak uznává, že i jemu se v končícím období leccos nepodařilo. „Nebyli jsme schopni více rozšířit oblast zdravotní rehabilitace, fyzioterapie a nutriční péče do zařízení sociálních služeb, i když stále mluvíme o tom, že chceme jít k moderním trendům a poskytovat komplexní integrovanou péči, kam nutrice patří – a přitom v rámci zařízení stále není dostatečná,“ poukazuje Vrbický. Například podle společnosti Nutricia tak v zařízeních sociálních služeb trpí podvýživou celá pětina klientů (v domácnostech je to ovšem ještě více).
Opomíjené téma: lidé bez domova
Když se mluví o sociálně-zdravotním pomezí, nejčastěji mají diskutující na mysli domovy pro seniory, případně novinku a zároveň snad jediný dobrý příklad spolupráce na pomezí v podobě center duševního zdraví. Právě tam se totiž povedlo dosáhnout shody obou resortů na tom, jak má péče vypadat. Šedá zóna pomezí se ovšem týká i mnohem méně často diskutované, byť o nic míň problematické oblasti.
„Co nás opravdu tíží je, že čím dál tím více nejsme schopni pomoci zajistit zdravotní péči lidem bez domova nebo na hranici chudoby. Pokud mám zápal plic a žiju na ulici, znamená to, že dostanu léčebný plán, kde je klid na lůžku. Jak zajistíme klid na lůžku, když pobytové sociální služby nemohou tohoto člověka vzít, protože je pro vstup povinný doklad o bezinfekčnosti? Ten samozřejmě v tomto případě žádný lékař nevydá,“ uvádí jeden příklad Jan Vrbický.
Další věc je, že přibývá lidí bez domova, kteří potřebují dlouhodobou ošetřovatelskou péči. Domovů se zvláštním režimem nabízejících lůžka pro tuto cílovou skupinu je ale nedostatek, takže nakonec toto klienti žijí v azylových domovech – kde ale není zajištěna péče odbornosti 913. Naštěstí je alespoň možné, aby do zařízení dojížděla odbornost 925, tedy domácí péče, ale i dostupnost této péče je velmi problematická.
Krátkodobé řešení může zajistit senátní návrh
Problém ovšem nejsou jen nemohoucí senioři či lidé bez domova, ale celý systém. „Stávající systém financování sociálních služeb je neudržitelný. Dostáváme se na úroveň potřebnosti 13 až 15 miliard korun a neustále to narůstá. Roste také tlak na veřejnou kontrolu, jak jsou tyto zdroje využívány, zda je vůbec dotační systém funkční, a to vůbec nemluvím o sociálně-zdravotní péči,“ říká Vrbický.
Krátkodobou variantou řešení je dle něj novela zákona o sociálních službách, která nyní skončila v druhém čtení. Proto se z ní částečně stává senátní návrh, který by měl být předložen v listopadu. V něm se stanovuje, že se náklady na sociální služby stanou mandatorním výdajem státního rozpočtu, zdravotní péče by ale zůstala tak, jak je nyní. Bylo by tedy otázkou, z kolika procent by náklady na krajské a národní sítě sociálních služeb byly hrazeny.
„K tomu je třeba započítávat, jestli jsou dobře nastavené úhradové stropy. Už docela dlouho se nezvedaly, tím pádem se participace ze strany klientů snižuje. To je ale participace oficiální, zatímco my víme, že existuje i neoficiální, kterou neustále řešíme v rámci naší inspekční činnosti – a ta narůstá,“ konstatuje Vrbický.
Dlouhodobější variantou je pojistný model sociálně-zdravotní péče. „Z různých předvolebních debat stávajících politických stran vnímám, že to je jedna z nejpreferovanějších variant,“ poukazuje Jan Vrbický.
Cestou by tak mohlo být vytvoření samostatného pojistného systému, případně by šlo o součást sociálního či zdravotního pojištění. Podle toho by správcem zdrojů byly buď zdravotní pojišťovny, nebo nová organizace typu ČSSZ, která by vznikla pod MPSV, případně někdo jiný. Muselo by se také spočítat, zda by to např. znamenalo zvýšení o půl procentního bodu ze strany zaměstnanců a o jeden bod ze strany zaměstnavatelů, anebo by se stávající skladba sociálního pojištění změnila tak, že by 1,5 procenta šlo na oblast sociálně-zdravotní péče.
Poslední varianta, která je na stole, se inspiruje rakouským systémem, kde je sociální péče financována skrze příspěvek na péči dle reálných nákladů a potřebnosti. To ovšem klade velké nároky na posuzování stavu příjemce příspěvku, zároveň by se ale zase odbouraly dotace na sociální služby. Politickou otázkou by pak bylo, zda stanovit maximální strop například na úrovni 50 či 60 tisíc korun měsíčně.
Ať už tak či tak, cíl je jasný. „Uživatel, pacient leží na posteli a neměl by poznat, jestli je v sociální či zdravotní službě. Měl by dostat péči takovou, jakou potřebuje. A pak je otázka politická, jaká má být míra participace,“ dodává Vrbický.
Michaela Koubová

