Interna, chirurgie, porodnictví. To jsou podle České lékařské komory obory, které v současnosti trpí nedostatkem lékařských kapacit. V rámci dotazníků rozesílaných po příslušných odděleních českých nemocnic naprostá většina přednostů potvrdila, že není schopna dodržovat zákoník práce, zavaluje své lékaře přesčasy a často ruší lůžka. O tom, jaké počty zaměstnanců v regionálních nemocnicích reálně chybí, však nemáme informace. S jejich sběrem neuspěl ani na podzim ÚZIS, ani nyní ČLK. Asociace českých a moravských nemocnic dokonce rozeslala svým členům doporučení, aby data komoře neposkytovali.
Jak na tom tedy podle komory jednotlivé obory jsou? Pavel Pafko, emeritní přednosta III. chirurgické kliniky FN Motol a 1. LF, rozeslal dotazníky všem přednostům lůžkových chirurgických oddělení, na něž dostal odpovědi ze 60 nemocnic.
„Mnozí kolegové nechtějí přiznat pravou situaci. Z těch 60 na otázku, zda jsou schopni zajistit provoz svého chirurgického oddělení a zároveň dodržovat zákoník práce, 92 procent přednostů řeklo, že schopni nejsou. 55 procent pracovišť nemá plný stav lékařů a 90 procent pracovišť zaměstnává cizince, kteří kdyby odešli, vznikne ještě větší díra. Ptal jsem se také na počet přesčasových hodin. Často slyšíme, že lékaři mají 60 až 70 tisíc měsíčně, ale nikdo už neřekne, za jakou práci. Nejčastěji přednostové uvádějí, že jejich lékaři mají tisíc přesčasových hodin za rok (tj. 19,2 hodiny týdně, pozn. red.). Myslím si, že je špatně, že AČMN nechce zveřejňovat své stavy – to jsou pak Potěmkinovy vesnice,“ domnívá se profesor Pafko.
Co se týče interny, tu dělá v Česku 150 oddělení s 9500 lůžky, na kterých pracuje 3500 lékařů. „Mnohé interny se ale zavírají. Nejkritičtější situace byla v Karlovarském kraji, kde se postupně uzavřelo oddělení Loket, Kraslice, Aš a Mariánské lázně, na poslední chvíli byl zachráněn Sokolov. Ani Liberecký a Moravskoslezský kraj na tom nebyly příliš dobře, už se ale zavírají lůžka i ve fakultních nemocnicích. 170 lůžek včetně jednotky intenzivní péče se zavřelo v Praze. Mohu říci, že je někdy obtížné na JIP přijmout pacienta,“ poukazuje profesor Richard Češka, předseda České internistické společnosti ČLS JEP. Podle něj se zavřela také oddělení ve Frýdlantu či Semilech (Liberecký kraj), 80 lůžek mají zavřeno v Hustopečích (Moravskoslezský kraj), 30 v Rakovníku, 26 v Příbrami, 30 lůžek končí i v Liberci.
Mohlo by vás zaujímať
„Jaký je důvod, že péče není? Dřív to možná bývalo nedostatkem sester, dnes je to ale především problém lékařů. Jejich nedostatek nám hlásilo 75 procent primářů interních oddělení, kteří nám odpověděli. Jsou tu ale i problémy další, například akreditace, výchova lékařů, odchody do zahraničí, špatná perspektiva, ekonomika, pracovní zátěž… Někteří říkají, hledejte rezervy u sebe a snažte se zintenzivnit péči. Jenže na internách je ošetřovací doba 6,5 dne, což je doba extrémně krátká, a obsazenost lůžek dosahuje 85 procent, což je hranice. Kromě toho nemocnice přebírají mnohé další služby, například lékařskou službu první pomoci,“ dodává profesor Češka.
Gynekologicko-porodnickým oddělením chybí přes dvě stovky doktorů
Anonymní dotazníková akce loni na podzim proběhla také mezi gynekologicko-porodnickými pracovišti. Z celkem 95 oslovených se jich ankety zúčastnilo 67, tedy 70 procent. Celkem je přitom u nás dle dat ÚZIS z roku 2013 2500 gynekologů, z toho 1811 (1138 mužů, 673 žen) se specializovanou způsobilostí. 1600 lékařů pracuje v ambulancích, zatímco 4800 lůžek jich „obhospodařuje“ dalších 900.
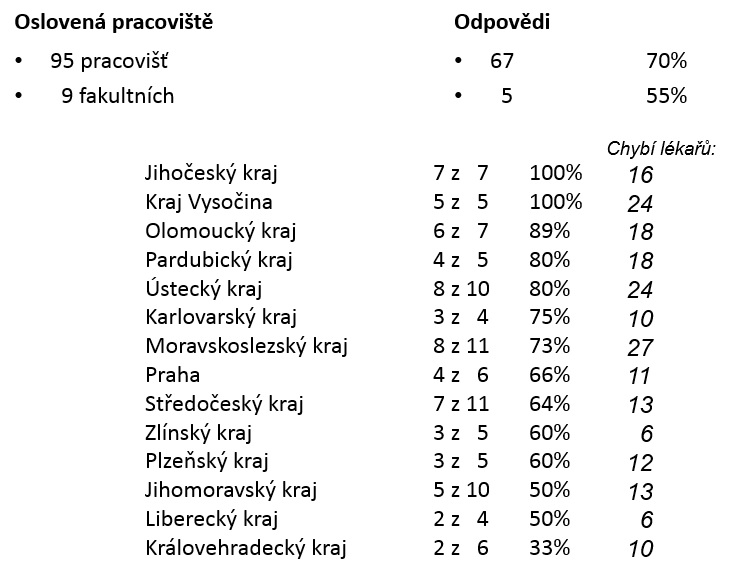
„Základní otázkou bylo, zda týmy jsou nebo nejsou úplné a kolik míst chybí. Nejhorší je Moravskoslezský kraj, Vysočina a Ústí,“ říká docent Jaroslav Feyereisl, předseda České gynekologicko-porodnické společnosti. Ze zapojených pracovišť jich 13 procent považuje svou personální situaci za kritickou, 54 procent za hraniční, 24 procent za dynamickou a devět procent za stabilní. Celkem 36 procent lékařů lůžkových oddělení přitom pracuje na zkrácený úvazek. Podle ankety má 33 procent pracovišť nedostatek atestovaných lékařů, 30 procent má nedostatek všech lékařů, devět procent nemá dost absolventů a 28 procent si na své stavy nestěžuje. Celkově pak oddělení zapojená do ankety postrádají 208 lékařů, a to 80 atestovaných, 52 s kmenem, 40 konzultantů a 36 absolventů.
Pohotovostní služby zajišťuje 15 procent pracovišť velmi obtížně, 51 procent trvale pod tlakem, 24 procentům se je daří zajišťovat a deset procent je zcela bez problémů. Do pěti služeb do měsíce přitom slouží 21 procent lékařů, pět až sedm jich má 52 procent, sedm až devět 21 procent a víc než devět služeb slouží šest procent doktorů.
„Co se týče počtu lékařů ve službě podle počtu porodů za rok, číslo se snižuje a je zajišťováno různým způsobem, který rozhodně neodpovídá kvalitě péče. V 25 procentech je lékař na příslužbě, což není optimální, protože v porodnici je často třeba rozhodovat ve vteřinách, nejdéle v minutách, a než se příslušný lékař na příslužbě na pracoviště dostaví, může být pozdě,“ přibližuje docent Feyereisl.
Zájemce odrazují časté žaloby
A jak je v tomto oboru vnímána výše odměňování? Celkem 65 procent přednostů považuje ohodnocení svých lékařů za nedostatečné, 18 procent za dostatečné jen pro erudované lékaře a 12 procent za dostatečné. Jako hlavní důvod zhoršené personální situace šéfové oddělení v 52 případech označili odchody lékařů do privátních praxí a zařízení, ve 23 procentech nedostatek absolventů, v 15 procentech odchody do zahraničí a v deseti procentech viděli důvod ještě někde jinde.
„Odchody do zahraničí pro nás tak velký problém nepředstavují, protože je tam nutnost dokonalé ztráty jazykové bariéry, což je pro náš obor zásadní. Velmi obtížnou situaci pro nás vytvářejí odchody do privátního sektoru, protože ambulance specialisty na gynekologii a porodnictví představuje klidnější práci, která nevyžaduje služby a řešení kritických situací na operačním a porodním sále. To vede vzhledem k vyššímu finančnímu ohodnocení k větší atraktivitě,“ podotýká Jaroslav Feyereisl.
Velký problém ale podle šéfa porodníků znamená také vzdělávání, které je nepřátelské a složité. Navíc, jako celá medicína, se obor začíná feminizovat, přičemž ženy mají ještě větší tendenci odcházet záhy do privátu.
„Náš obor je vysoce rizikový a představuje nejvyšší počet žalob, protože celá řada pacientek sahá k tomu nejbrutálnějšímu ohodnocení naší práce a neváhá ihned použít trestní oznámení, které, pokud je tam nějaká chyba, znamená zdrcující vliv na osobní i profesní život lékaře a ekonomickou stránku zdravotnického pracoviště. Obavy panují nejen z rozsudku, ale také z financí. Rozsudek o nutnosti zaplatit 30 milionů za špatně vedený porod v jedné velké nemocnici a řada dalších procesů, kde jsou ve hře 20 milionové a vyšší částky, jsou jedním z velkých důvodů, proč nám mladí kolegové řeknou, že jde o velmi zajímavý a uspokojující obor, ale riziko je pro ně neakceptovatelné,“ dodává Jaroslav Feyereisl.
Menší nemocnice data nesdělují
Jak situaci řešit? Prezident ČLK Milan Kubek požaduje, aby se problému ujala vláda. Ta by podle něj měla připravit krizový plán realizovatelný do konce volebního období, který by měl obsahovat zvyšování a pravidelnou valorizaci peněz za státní pojištěnce či zavedení zdravotní daně na tabák a na alkohol. „Dále požadujeme právo pacientů svobodně si volit lékaře a zdravotnické zařízení. Chceme také, aby všechny zdravotní pojišťovny všem zdravotnickým zařízením za stejné výkony platily stejně, přičemž cena lidské práce v seznamu zdravotních výkonů by měla být pravidelně valorizovaná. S tím souvisí zvyšování platů lékařů a zdravotních sester, které by mělo být v následujících letech minimálně o deset procent každý rok a mělo by být sjednoceno. Zatřetí požadujeme změnu vzdělávání lékařů a sester tak, aby bylo kratší, ale intenzivnější, kvalitnější a dostupné v regionálních nemocnicích. V neposlední řadě ČLK požaduje právo kontrolovat personální vybavení všech poskytovatelů zdravotních služeb včetně nemocnic, aby se neopakovala situace, která je dnes, kdy si kraje nemocnice zřizují a samy si je kontrolují,“ vypočítává požadavky Kubek.
Jenže poslední zmíněný bod se rozhodně nezdá nemocnicím, které se s komorou nechtějí dělit ani o data. „Česká lékařská komora rozesílá nemocnicím žádost o informaci k personálnímu zajištění lékařů na jednotlivých lůžkových odděleních a výše úvazků s rozdělením na ambulantní a lůžkovou péči. Tato aktivita zřejmě souvisí s deklarovanou snahou ČLK přisvojit si oprávnění kontrolovat personální obsazení nemocnic a rozhodovat o možnosti uzavření oddělení z personálních důvodů. Komoru žádný právní předpis neopravňuje vyžadovat, shromažďovat a zpracovávat uvedené údaje. Předat údaje o rozmístění a úvazcích lékařů v nemocnici komoře by naopak bylo porušením zákona o ochraně osobních údajů. Proto doporučujeme zásadně nic nepředávat,“ napsali členům AČMN Jana Popovičová a Stanislav Fiala.
Informace Popovičová a Fiala neposkytli ani Zdravotnickému deníku, když se asociace před několika měsíci tázal, jak je na tom s počty lékařů a sester. „Přesné údaje, kolik chybí lékařů nebo sester, ani nemocnice nesdělují. Ohrozilo by to jejich pozici v soutěži mezi nemocnicemi i v soutěži na trhu pracovních sil. Při skutečném zveřejnění přesných údajů o chybějícím personálu by muselo být zavřeno nebo omezeno daleko více oddělení nemocnic, než je tomu zatím ve skutečnosti,“ uvedla tehdy kancelář AČMN. O nic moc lépe si nevedl ani ÚZIS, který na podzim rozeslal jednotlivým nemocnicím dotazník ohledně scházejícího personálu. Zpět se mu dostala jen polovina, odpovědi navíc byly často zcela zavádějící.
Co stojí za nedostatkem lékařů?
Na závěr je na místě úvaha, co onen nedostatek lékařů vlastně znamená. Podle čísel ÚZIS a VZP (a to jak ve smyslu rodných čísel, tak úvazků) totiž nedochází k tomu, že by se jejich počet v posledních letech snižoval – právě naopak. Od roku 2011 do 2015 se celkový počet lékařů dle VZP zvýšil o dva tisíce, podle ÚZIS o cca 1500, přičemž k růstu docházelo podle těchto údajů jak v nemocniční, tak v ambulantní sféře (více jsme psali zde). Faktem ovšem zároveň je, že populace stárne a každoročně můžeme sledovat narůstající počty pacientů s chronickými nemocemi typu diabetes nebo rakovina – samo za sebe hovoří množství pacientů s nádorem prostaty, kde mezi lety 2003 a 2013 stoupla incidence podle Národního onkologického registru o 89 procent a počty nově diagnostikovaných jsou rok od roku stále vyšší.
Další věcí je, že možná lékaři nejsou přesně tam, kde bychom je potřebovali. Zatímco ve většině pražských nemocnic, alespoň podle nedávných zjištění ZD, lékaři nescházejí, situace v regionech, a zvláště těch sousedících s německy mluvícími zeměmi (viz výše zmíněný Karlovarský kraj) je situace jiná. Podobně jsou na tom ambulance, na což už začíná VZP reagovat smluvní politikou – zatímco ve větších městech omezuje nové smlouvy s praktiky, v oblastech, o něž není zájem, slibuje nemalé bonusy. Hlubší analýzu by pak vyžadovalo zjištění, jaké je rozložení lékařů mezi jednotlivými nemocničními obory a zda některý z nich není vybaven kapacitami většími, než by nutně potřeboval.
Stížnosti na nedostatek lékařů také nepochybně podporuje zákoník práce regulující po evropském vzoru přesčasy, které byly předtím často samozřejmostí. Nemocnice tak jsou nuceny legislativu různými způsoby obcházet a zároveň tlačit na to, aby přesčasů nebylo tolik. Trend snižování doby strávené v práci navíc podporují mladí lékaři, pro něž jde o často nejdůležitější aspekt při výběru pracoviště (psali jsme zde). Na neposledním místě pak hraje roli fakt, že lékaře od medicíny odvádí byrokracie, na niž si stěžují čím dál více. Možná by řadě z nich ani tak nevadilo trávit v nemocnici přesčas při pomoci pacientům či konzultací jednotlivých případů s kolegy, ale úmorné vyplňování papírů elán do práce určitě nedodá. Pokud jim v tomto ohledu do budoucna neulehčí nezdravotničtí pracovníci, nabízí se otázka, zda při důsledném dodržování zákoníku práce vůbec bude možné vychovávat dostatek špičkových lékařů, když by skutečnou medicínu prakticky dělali jen na částečný úvazek.
Michaela Koubová